- Thông tin chung
Viêm ruột thừa cấp là cấp cứu ngoại khoa thường gặp ở phụ nữ có thai với tỷ lệ 1/1000- 1/1500 thai phụ. Theo một số nghiên cứu, phụ nữ mang thai ít có nguy cơ bị viêm ruột thừa hơn phụ nữ không mang thai cùng độ tuổi. Tỷ lệ viêm ruột thừa ở phụ nữ mang thai 3 tháng giữa cao hơn 3 tháng đầu và 3 tháng cuối. Nguy cơ sẩy thai khi phẫu thuật viêm ruột thừa không biến chứng, có biến chứng lần lượt là 2% và 6%. Mối liên quan giữa cắt ruột thừa với tỷ lệ sinh non và thai chết lưu lần lượt 10% và 4%.
Viêm ruột thừa ở những người mang thai thường khó nhận biết và dễ bị chẩn đoán nhầm với các vấn đề khác của thai kỳ dẫn tới việc chẩn đoán muộn và điều trị chậm trễ. Phụ nữ mang thai, đặc biệt là khi thai từ 33 tuần tuổi trở đi, thai càng lớn nhanh về kích thích và trọng lượng khiến ổ bụng hẹp dần lại, ruột thừa và manh tràng bị đẩy lên cao, ép ra ngoài thành bụng nên các triệu chứng trở nên phức tạp hơn càng gây khó khăn cho việc chẩn đoán viêm ruột thừa. Lúc này, để chẩn đoán chính xác cần phải phối hợp các xét nghiệm cận lâm sàng như công thức máu, siêu âm bụng, chụp cộng hưởng từ...
- Lâm sàng
Về kinh điển: đau thượng vị, quanh rốn sau đó khu trú hố chậu phải. Đau âm ỉ, liên tục, tăng dần. Ít khi đau thành cơn, nếu có giữa các cơn vẫn đau. Sau khi bắt đầu đau, có thể chán ăn, buồn nôn, nôn, sốt. Các triệu chứng không cổ điển bao gồm khó chịu, ợ chua, đầy hơi, táo bón và tiêu chảy.
Phụ nữ có thai ít có biểu hiện kinh điển của viêm ruột thừa hơn so với phụ nữ không mang thai cùng độ tuổi. Dấu hiệu đau đôi khi bị sai lệch do tùy vào kích thước thai, ruột thừa có thể bị dịch chuyển. Vì thế vị trí đau không còn điển hình mà rất đa dạng. Bệnh nhân có thể đau khắp hông phải, hạ sườn phải hoặc thậm chí đau sau lưng. Thường ở cao hơn vị trí bình thường, như trên mào chậu, có khi vùng hạ sườn phải. Cơn đau quặn bụng càng lúc càng nặng nề hơn.
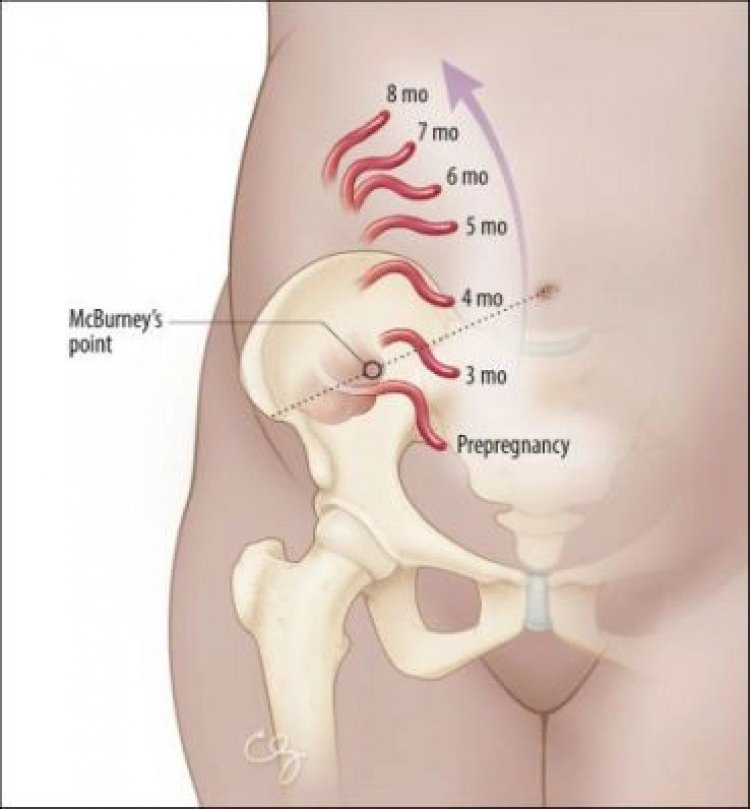
Vị trí ruột thừa thay đổi so với các tháng của thai kỳ tương ứng
- Cận lâm sàng
Xét nghiệm máu: Số lượng bạch cầu thường gia tăng trong trường hợp viêm ruột thừa. Tăng đặc trưng với lượng bạch cầu Neutrophil. Tuy nhiên, do sinh lý, ở phụ nữ mang thai thường có lượng bạch cầu khác với người bình thường. Lượng bạch cầu có thể giảm dưới 4k/uL, có thể tăng cao trên 14k/uL. Do đó, phụ nữ mang thai cần thực hiện xét nghiệm máu để xác định số lượng bạch cầu.
Xét nghiệm hình ảnh
Siêu âm: là một xét nghiệm được lựa chọn đầu tay trong chẩn đoán viêm ruột thừa ở phụ nữ có thai. Ưu điểm là dễ thực hiện, an toàn, rẻ tiền. Tuy nhiên, siêu âm phụ thuộc vào người dùng, độ nhạy và độ đặc hiệu của siêu âm không cao.
Cộng hưởng từ (MRI): nếu kết quả siêu âm là không thể kết luận, chụp cộng hưởng từ (MRI) không có chất cản từ vẫn là một lựa chọn thay thế an toàn để xác nhận hoặc loại trừ viêm ruột thừa trong thai kỳ. Sử dụng MRI thường xuyên ở bệnh nhân mang thai làm giảm tỷ lệ chẩn đoán sai và không làm tăng tỷ lệ biến chứng. Vì những lý do này khuyến cáo sử dụng MRI ở những bệnh nhân mang thai nghi ngờ bị viêm ruột thừa cấp tính. Độ nhạy của MRI trong chẩn đoán 97-100%.
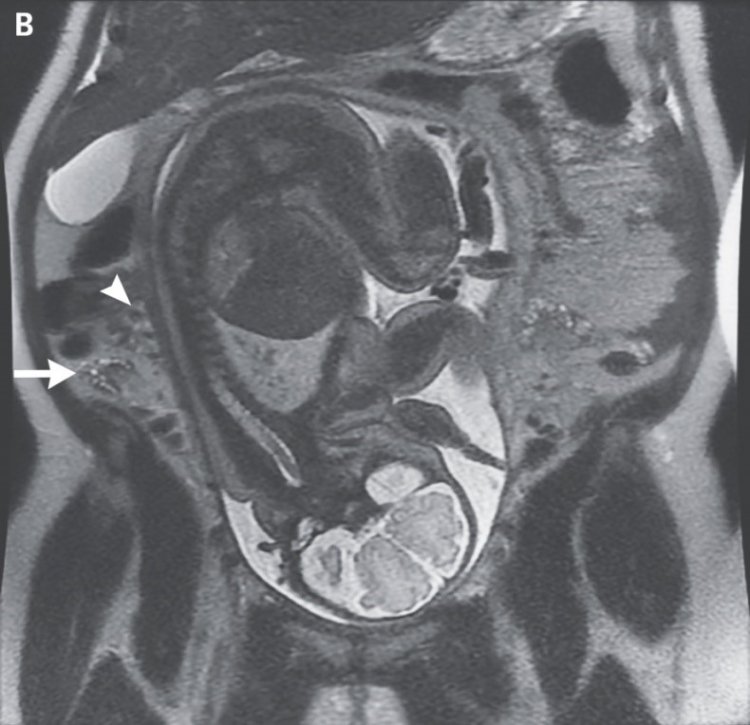
Hình ảnh MRI viêm ruột thừa cấp trong thai kỳ
Cắt lớp vi tính (CLVT): việc sử dụng CLVT còn nhiều tranh cãi, xét nghiệm này ít được khuyến cáo trong chẩn đoán ruột thừa viêm trong thai kỳ đặc biệt 3 tháng đầu do tăng tỷ lệ dị tật trên thai.
- Điều trị viêm ruột thừa trong thai kỳ
4.1. Điều trị nội khoa
Thuốc kháng sinh sẽ được chỉ định trong tình trạng viêm nhẹ hoặc không có khả năng chuyển biến tệ đi. Kháng sinh có thể được sử dụng qua đường uống hoặc tiêm tĩnh mạch. Tuy nhiên, tiêm tĩnh mạch sẽ mang lại hiệu quả điều trị tốt hơn.
Loại kháng sinh phải là loại được lựa chọn và khuyến cáo không gây dọa sinh non, sẩy thai hoặc gây ảnh hưởng thai.
Thực tế, việc điều trị kháng sinh/ bệnh nhân mang thai ở một số trường hợp được ghi nhận là có hiệu quả. Ruột thừa trở lại bình thường trong 10-15% các trường hợp. Tỉ lệ này là khá thấp. Một số báo cáo tại Nga ghi nhận tỉ lệ thành công lên tới 25-37%.
4.2. Phẫu thuật
Hiện nay, phương pháp điều trị dứt điểm bệnh viêm ruột thừa cấp tính là phẫu thuật cắt ruột thừa. Trì hoãn can thiệp phẫu thuật hơn 24 giờ sau khi các triệu chứng lần đầu tiên xuất hiện làm tăng nguy vỡ ruột thừa có thể dẫn tới nhiễm trùng ối, dính ruột, thai sinh non, sẩy thai...
Có 2 phương pháp phẫu thuật là nội soi và mổ mở tùy thuộc mức độ viêm, tuổi thai và sức khỏe của hai mẹ con. Trong đó phẫu thuật nội soi (PTNS) ít ảnh hưởng đến thai nhi, giảm nguy cơ tắc ruột, dính ruột. Về mặt kỹ thuật mổ nội soi, vị trí đặt lỗ trocars thay đổi phụ thuộc thời gian mang thai.
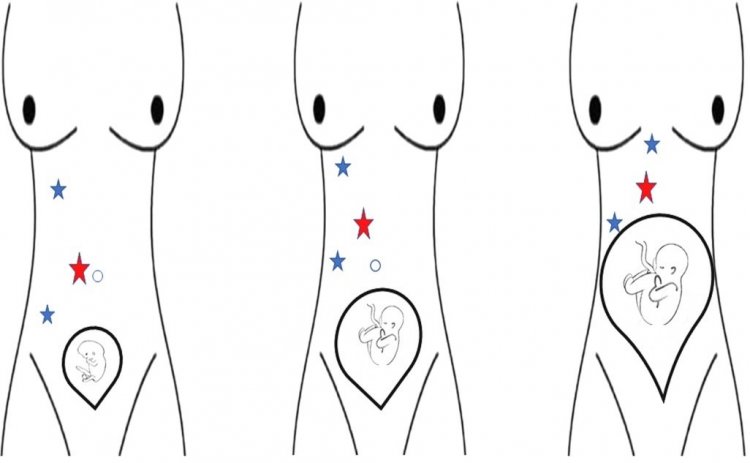
3 tháng đầu 3 tháng giữa 3 tháng cuối
Vị trí các lỗ trocars trong PTNS
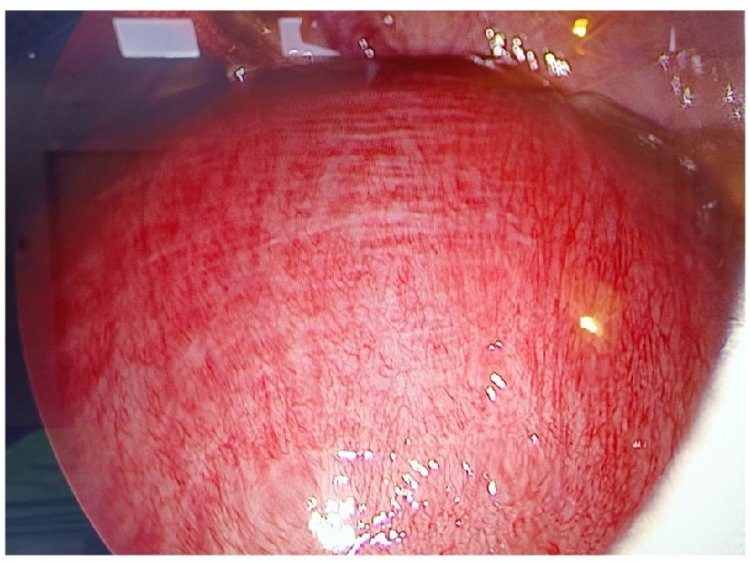
Hình ảnh tử cung lớn trong thai kỳ nhìn qua nội soi ổ bụng
Sau phẫu thuật, cần theo dõi sát tại cơ sở y tế các biến chứng có thể xảy ra đặc biệt 3 ngày sau phẫu thuật. Khoảng 80% phụ nữ phẫu thuật gặp các cơn co thắt và khoảng 5 – 14% phụ nữ viêm ruột thừa sinh non. Trong trường hợp có chỉ định sinh non, bác sĩ có thể tiêm thuốc trưởng thành phổi cho bé.
- Phục hồi sau phẫu thuật
Phục hồi sau phẫu thuật rất quan trọng cho việc phát triển của thai nhi. Thông thường sau một hoặc hai tuần sau phẫu thuật, người bệnh sẽ có dấu hiệu chuyển dạ, sinh non. Do đó, nghỉ ngơi là điều rất quan trọng để nhanh chóng lành vết thương và hạn chế các biến chứng. Tuy nhiên, người bệnh vẫn nên duy trì một số hoạt động thể chất nhẹ nhàng như đi bộ…Tránh nâng vật nặng.
Ăn uống đầy đủ chất và tái khám đúng hẹn để bác sĩ đảm bảo người bệnh phục hồi đúng cách. Tùy thuộc vào thời điểm phẫu thuật mà người bệnh có thể có thời điểm chuyển dạ sinh con khác nhau. Do đó, hãy chú ý đến các dấu hiệu chuyển dạ để nhanh chóng tìm cách giải quyết.
Khoa Ngoại Tổng hợp bệnh viện Hữu Nghị Việt Nam Cu Ba Đồng Hới đang áp dụng phương pháp mổ nội soi cắt ruột thừa để điều trị thành công cho nhiều ca bệnh viêm ruột thừa phức tạp, đặc biệt trên phụ nữ có thai . Với ưu điểm vượt trội về cơ sở vật chất, hệ thống máy móc hiện đại, bệnh viện ngày càng được đánh giá cao không chỉ trong kỹ thuật mổ nội soi cắt ruột thừa mà còn nhiều kỹ thuật khác.
Đội ngũ y bác sĩ thực hiện phẫu thuật đều có chuyên môn cao, giàu kinh nghiệm, sẵn sàng xử lý ngay cả khi có các tai biến bất ngờ xảy ra. Sau phẫu thuật, bệnh nhân sẽ được chăm sóc và theo dõi sát sao, được nghỉ ngơi tại phòng bệnh chất lượng cao, hỗ trợ tối đa cho quá trình hồi phục sức khỏe.